Μελάνωμα είναι ένας κακοήθης όγκος του δέρματος που προέρχεται από τα μελανοκύτταρα, τα κύτταρα που παράγουν τη χρωστική του δέρματος (μελανίνη). Σε αντίθεση με τα καρκινώματα του δέρματος που προέρχονται από τα κερατινοκύτταρα και έχουν βραδεία τάση ανάπτυξης και καλή πρόγνωση (παλαιότερα αποκαλούνταν επιθηλιώματα), το μελάνωμα έχει επιθετική βιολογική συμπεριφορά που μπορεί να αποβεί μοιραία για τη ζωή του ατόμου, αν δεν διαγνωστεί έγκαιρα.
Σε ποια σημεία του σώματος εμφανίζεται;
Συχνότερα εμφανίζεται σε περιοχές του δέρματος, όπως η ράχη (άνδρες) και κάτω άκρα (γυναίκες), περιοχές δηλαδή που είναι προφυλαγμένες κατά τη διάρκεια των χειμερινών μηνών και εκτίθενται απότομα σε έντονη ηλιακή έκθεση, όπως συμβαίνει στην αρχή του καλοκαιριού. Μπορεί, ωστόσο, να εμφανιστεί σε οποιοδήποτε σημείο του δέρματος, ακόμα και σε σημεία που είναι προφυλαγμένα από την ηλιακή έκθεση, όπως το τριχωτό της κεφαλής ή οι γλουτοί. Υπάρχει επίσης μία μορφή μελανώματος η οποία παρουσιάζεται στο πρόσωπο και αναπτύσσεται σε μεγάλης ηλικίας άτομα στο έδαφος μίας προϋπάρχουσας κηλίδας που μεγαλώνει πολύ αργά με τον χρόνο (κακοήθης φακή).
Πόσο συχνό είναι το μελάνωμα στην Ελλάδα και στο εξωτερικό;
Η συχνότητα του μελανώματος διαφέρει γεωγραφικά και εξαρτάται κυρίως από το γεωγραφικό μήκος και το χρώμα του δέρματος. Η υψηλότερη συχνότητα εμφανίζεται στην Αυστραλία, λόγω του ανοιχτόχρωμου δέρματος των κατοίκων της και τις συνθήκες υψηλής ηλιοφάνειας που επικρατούν στη χώρα αυτή. Παρόμοια υψηλή συχνότητα υπάρχει στις ΗΠΑ και στις βορειοδυτικές χώρες της Ευρώπης. Η Ελλάδα έχει χαμηλότερη συχνότητα μελανώματος σε σχέση με τις βορειότερες χώρες της Ευρώπης. Ακριβή στοιχεία επιδημιολογικής καταγραφής δεν υπάρχουν αλλά υπολογίζεται ότι κάθε χρόνο διαγιγνώσκονται 300-400 νέα κρούσματα μελανώματος στη χώρα μας.
Αυξάνεται η συχνότητά του και εάν ναι, γιατί;
Δυστυχώς η συχνότητα του μελανώματος αυξάνει σε όλο τον κόσμο, ιδιαίτερα σε πληθυσμούς με ανοιχτόχρωμο δέρμα. Η Ελλάδα δεν αποτελεί εξαίρεση. Η αύξηση αποδίδεται στην αυξημένη έκθεση του σημερινού ανθρώπου στην ηλιακή ακτινοβολία (και το υπεριώδες φάσμα της) για ψυχαγωγικούς κυρίως λόγους.
Ποια είναι τα αίτια του μελανώματος;
Με βάση τη σημερινή κατάσταση, η υπερέκθεση στην υπεριώδη ακτινοβολία αποτελεί τον ενοχοποιητικό παράγοντα στο 70-80% των περιπτώσεων. Άλλοι παράγοντες που συμμετέχουν στην αιτιολογία του μελανώματος είναι γενετικοί παράγοντες, ανοσοκαταστολή, η παρουσία γιγαντιαίων συγγενών σπίλων («ελιών» που υπάρχουν από τη γέννηση) και ορισμένες σπάνιες κληρονομικές δερματοπάθειες, όπως η μελαγχρωματική ξηροδερμία.
Ποια η ευθύνη του ήλιου στη δημιουργία του; Πόσο καθοριστικά είναι τα ηλιακά εγκαύματα στην παιδική ηλικία;
Ο ήλιος αποτελεί τον αιτιολογικό παράγοντα του μελανώματος στην πλειονότητα των περιπτώσεων. Αν και ο μηχανισμός δράσης της υπεριώδους ακτινοβολίας στη γένεση του μελανώματος δεν είναι επακριβώς γνωστός, υποθέτουμε ότι η διαλείπουσα έκθεση (αυτή που προσλαμβάνουμε στις καλοκαιρινές διακοπές) είναι πιο σημαντική, ειδικά όταν συμβαίνει σε ανοιχτόχρωμο μη προσαρμοσμένο δέρμα. Τα έντονα ηλιακά εγκαύματα σε οποιαδήποτε ηλικία αποτελούν έναν δείκτη επικινδυνότητας για τη νόσο. Το κατά πόσο τα ίδια τα εγκαύματα συμβάλλουν στην παθογένεση του μελανώματος προκαλώντας ογκογόνες μεταλλάξεις στο γενετικό υλικό των μελανοκυττάρων ή αποτελούν απλώς έναν δείκτη της ευαισθησίας του δέρματος είναι υπό διερεύνηση.
Η κληρονομικότητα παίζει ρόλο;
Σε ένα ποσοστό 10% των περιπτώσεων υπάρχει κληρονομικότητα, με την έννοια ότι συνυπάρχουν κι άλλα κρούσματα μελανώματος μέσα στην ίδια οικογένεια. Εκτός από το οικογενειακό ιστορικό, γενετική προδιάθεση συνήθως υπάρχει σε ασθενείς που εκδηλώνουν μελάνωμα σε νεαρή ηλικία (<30 ετών) και σε άτομα με εμφάνιση περισσότερων του ενός μελανωμάτων. Αν και υπάρχει γενετικό τεστ για το μελάνωμα, που ανιχνεύει μεταλλάξεις του μόνου γονιδίου που έχει συσχετιστεί προς το παρόν με το μελάνωμα (γονίδιο CDKN2A ή p16), η πρακτική εφαρμογή του σε ασθενείς με μελάνωμα διερευνάται.
Ποιοι κινδυνεύουν περισσότερο;
Τα άτομα που κινδυνεύουν να εκδηλώσουν μελάνωμα είναι:
1. Άτομα με ιστορικό υπέρμετρης έκθεσης στην υπεριώδη ακτινοβολία. Στην ομάδα αυτή συγκαταλέγονται και εκείνα τα άτομα που έχουν υποστεί έντονα ηλιακά εγκαύματα, που έχουν εργαστεί πολλά χρόνια στον ήλιο ή που έχουν ζήσει σε τροπική χώρα. Επίσης, άτομα που έχουν εκτεθεί σε πηγές τεχνητού μαυρίσματος (solarium), ειδικά εκείνοι που έχουν ξεκινήσει τη συνήθεια αυτή από την εφηβική ηλικία και υποβάλλονται σε μεγάλο αριθμό συνεδριών κάθε χρόνο.
2. Άτομα με συγκεκριμένο τύπο δέρματος που εμφανίζει μεγάλη ευαισθησία στον ήλιο, χωρίς να αναπτύσσει τους συνήθεις προστατευτικούς μηχανισμούς (μαύρισμα). Ο τύπος δέρματος αυτός χαρακτηρίζεται από ανοιχτόχρωμα μάτια (γαλανά, γκρι), μαλλιά (ξανθά, κόκκινα) και δέρμα, ενώ αναπτύσσει εύκολα φακίδες στο πρόσωπο ή στη ράχη.
3. Άτομα με μεγάλο αριθμό (>50) κοινών σπίλων, η παρουσία των οποίων πιθανώς έχει γενετική βάση, επηρεάζεται από την έκθεση στον ήλιο κατά την παιδική ηλικία και δείχνει μια ενδογενή ενεργοποίηση των μελανοκυττάρων γενικότερα.
4. Άτομα με «δυσπλαστικούς» σπίλους οι οποίοι διαφέρουν από τους κοινούς σπίλους στο ότι έχουν μεγαλύτερο μέγεθος, και σχετικά ανώμαλο σχήμα και χρώμα.
5. Άτομα με ιστορικό μελανώματος. Κάθε άτομο με ιστορικό μελανώματος έχει μία μικρή πιθανότητα (10-15%) να αναπτύξει και δεύτερο μελάνωμα του δέρματος στο μέλλον. Η πιθανότητα αυτή αυξάνει όταν στο ίδιο άτομο υπάρχουν πολλαπλοί σπίλοι ή υπάρχει οικογενειακό ιστορικό μελανώματος.
6. Άτομα με αποδυναμωμένο ανοσοποιητικό σύστημα: άνθρωποι των οποίων το ανοσοποιητικό σύστημα είναι εξασθενημένο από ορισμένες κακοήθειες, από φάρμακα που δίνονται έπειτα από μεταμόσχευση οργάνων ή άλλες καταστάσεις (λοίμωξη HIV/ΑIDS) διατρέχουν αυξανόμενο κίνδυνο αναπτύξεως μελανώματος.
Τα άτομα υψηλού κινδύνου για την εκδήλωση μελανώματος, πρέπει να συμβουλεύονται συχνά τον ιατρό τους, να ενημερώνονται για την ασθένεια, τα συμπτώματά της και τους τρόπους πρόληψης και προστασίας.
Επισημαίνεται επίσης ότι το μελάνωμα μπορεί να εμφανιστεί σε άτομα χωρίς τους παραπάνω παράγοντες κινδύνου.
Πώς γίνεται η διάγνωση;
Το μελάνωμα είναι ουσιαστικά θεραπεύσιμο εάν διαγνωστεί και αντιμετωπιστεί όσο ο όγκος είναι επιφανειακός (λεπτού «πάχους» σε ιστολογική εξέταση) και δεν έχει εισβάλει βαθιά στο δέρμα. Η έγκαιρη ανίχνευση του μελανώματος έχει, επομένως τεράστια σημασία για την πρόγνωση των ασθενών και επιτυγχάνεται με μία απλή εξέταση του δέρματος από εξειδικευμένο ιατρό (δερματολόγο).
Στη χώρα μας διαγιγνώσκεται έγκαιρα το μελάνωμα;
Στην Ελλάδα, τα περισσότερα μελανώματα διαγιγνώσκονται σε πρώιμο στάδιο, αλλά υπάρχουν και πολλές περιπτώσεις, ειδικά σε άτομα μεγαλύτερης ηλικίας (>60 ετών), στις οποίες η νόσος ανιχνεύεται σε προχωρημένη φάση.
Ποια είναι η πορεία και η πρόγνωση της νόσου και ποιο το προσδόκιμο επιβίωσης των ασθενών;
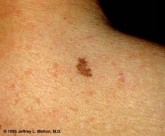
Ο συχνότερος τύπος μελανώματος εμφανίζει μία αρχική επιφανειακή επέκταση («ελιά» με ανώμαλο σχήμα και χρώμα που «απλώνει» ασύμμετρα). Σε δεύτερο στάδιο, το μελάνωμα αποκτά μία κάθετη φάση ανάπτυξης και διεισδύει βαθιά στο δέρμα διηθώντας αιμοφόρα αγγεία και λεμφαγγεία με δυνατότητα διασποράς εκτός του δέρματος. Η διασπορά του όγκου συνήθως ξεκινάει από τους γειτονικούς λεμφαδένες και μπορεί να επεκταθεί σε απομακρυσμένα όργανα και ιστούς προκαλώντας μεταστάσεις στους πνεύμονες, στο συκώτι και στον εγκέφαλο. Το προσδόκιμο επιβίωσης λοιπόν εξαρτάται από το στάδιο στο οποίο διαγιγνώσκεται το μελάνωμα: όταν είναι επιφανειακό και εντοπισμένο στο δέρμα η 5ετής επιβίωση είναι >80-90%, όταν έχει επεκταθεί στους λεμφαδένες κυμαίνεται από 30-70%, ενώ όταν έχει εκδηλώσει μεταστάσεις η πρόγνωση είναι δυσμενής.
Ποια είναι η σύγχρονη θεραπευτική αντιμετώπιση του μελανώματος και τι ποσοστά επιτυχίας έχει;
Η θεραπευτική αντιμετώπιση του μελανώματος είναι κυρίως χειρουργική. Συνήθως η χειρουργική προσέγγιση γίνεται σε 2 φάσεις. Πρώτα αφαιρείται η βλάβη, γίνεται ιστολογική εξέταση και, αφού επιβεβαιωθεί, γίνεται συμπληρωματική αφαίρεση για καλύτερο καθαρισμό της περιοχής. Αν η ιστολογική εξέταση δείξει αυξημένη διείσδυση μελανώματος στο δέρμα (αυξημένο «πάχος»), τότε πολλά κέντρα προχωρούν στη βιοψία λεμφαδένα «φρουρού» προκειμένου να εξετάσουν αν έχουν προσβληθεί οι γειτονικοί λεμφαδένες. Σε περίπτωση που υπάρχει προσβολή λεμφαδένων γίνεται ολική αφαίρεση (λεμφαδενικός καθαρισμός) και ο ασθενής τίθεται σε προφυλακτική θεραπεία με ανοσολογικούς παράγοντες (ιντερφερόνη). Σε προχωρημένα στάδια της νόσου (μεταστάσεις), η αντιμετώπιση γίνεται με χημειοθεραπευτικούς παράγοντες ή συνδυασμό ανοσοθεραπείας και χημειοθεραπείας.
Υπάρχει πραγματικά τρόπος πρόληψης; Πόσο συχνά πρέπει να γίνεται η προληπτική δερματολογική εξέταση και πώς;
Μια απλή δερματολογική εξέταση είναι αρκετή για να εντοπίσει τυχόν ύποπτες βλάβες. Η εξέταση του δέρματος από δερματολόγο γίνεται με την απλή κλινική εξέταση (επισκόπηση), με τη δερματοσκόπηση (εξέταση με ειδικό φακό που «φωτίζει» τις μικροσκοπικές λεπτομέρειες των σπίλων), και με τη χρήση ψηφιακής φωτογράφησης και ανάλυσης από ηλεκτρονικό υπολογιστή. Η τελευταία αυτή μέθοδος γίνεται σε εξειδικευμένα κέντρα και με ειδικό εξοπλισμό ο οποίος επιτρέπει τη φωτογράφηση των σπίλων σε μία δεδομένη στιγμή και τη σύγκριση των εικόνων αυτών σε μία μελλοντική εξέταση του ασθενούς για την ανίχνευση πιθανών αλλαγών στους σπίλους αυτούς. Η χαρτογράφηση είναι μέθοδος παρακολούθησης (δεν θέτει διάγνωση) και εφαρμόζεται σε άτομα που έχουν πολλαπλούς ή δυσπλαστικούς σπίλους για να διευκολύνει την αξιολόγηση τυχόν αλλαγών στις βλάβες αυτές. Η αυτοεξέταση του δέρματος αποτελεί επίσης μία σημαντική μέθοδο πρόληψης καθώς ο ασθενής είναι σε θέση να εξετάζει το δέρμα του σε τακτικότερα χρονικά διαστήματα από τον ιατρό.
Η αυτοεξέταση του δέρματος αποτελεί μία σημαντική μέθοδο πρόληψης
Ο καλύτερος χρόνος για να εξετάζετε μόνοι το δέρμα σας είναι μετά από ένα ντους ή ένα μπάνιο. Πρέπει να βρίσκεστε σε ένα καλά φωτισμένο δωμάτιο και να έχετε στη διάθεσή σας έναν ολόκληρο καθρέφτη και έναν φορητό καθρέφτη. Είναι καλύτερα να αρχίσετε με την εξέταση όλων των εκ γενετής δερματικών βλαβών, των σπίλων και των άλλων κηλίδων, συγκρατώντας την εικόνα τους στη μνήμη σας.
Ο έλεγχος πρέπει να γίνεται από το κεφάλι έως τα πόδια. Μην ξεχάσετε να ελέγξετε όλες τις περιοχές του δέρματος, συμπεριλαμβανομένης της πλάτης, του τριχωτού της κεφαλής, της περιοχής μεταξύ των γλουτών και της γεννητικής περιοχής.
- Εξετάστε το πρόσωπο, τον λαιμό, τα αυτιά, και το τριχωτό της κεφαλής. Ίσως να χρειαστεί να χρησιμοποιήσετε μια χτένα ή ένα σεσουάρ για να μετακινήσετε τις τρίχες, έτσι ώστε να ελέγξετε καλύτερα τις περιοχές κάτω από τα μαλλιά. Μπορείτε επίσης να ζητήσετε από έναν συγγενή ή φίλο να ελέγχει την περιοχή του κρανίου, καθώς είναι δύσκολο να το κάνετε μόνοι σας.
- Εξετάστε το πρόσθιο και το οπίσθιο μέρος του σώματός σας στον καθρέφτη, κατόπιν σηκώστε τα χέρια σας και εξετάστε τις αριστερές και δεξιές πλευρές σας.
- Διπλώστε τους αγκώνες σας και εξετάστε προσεκτικά τα νύχια, τις παλάμες, τα αντιβράχια (συμπεριλαμβανομένης και της κάτω επιφάνειας) και το ανώτερο μέρος των βραχιόνων σας.
- Εξετάστε το πίσω, το μπροστινό μέρος και τις πλάγιες πλευρές των ποδιών σας. Επίσης ελέγξτε την μεσογλουτιαία περιοχή και την περιοχή γύρω από τα γεννητικά σας όργανα. Ελέγξτε πολύ καλά τις άκρες των δακτύλων των ποδιών, των πελμάτων και των διαστημάτων μεταξύ των δακτύλων.
- Με τον φορητό καθρέπτη, ελέγξτε την πλάτη και τους γλουτούς.
- Εξετάζοντας συχνά το δέρμα σας, θα εξοικειωθείτε με την εικόνα του. Είναι χρήσιμο να καταγράφετε τις ημερομηνίες της αυτοεξέτασης του δέρματος και να σημειώνετε τις αλλαγές. Εάν βρείτε κάτι ασυνήθιστο, επισκεφθείτε άμεσα τον ιατρό σας.
___________
~ Αναπληρωτής Καθηγητής Πανεπιστημίου Αθηνών, Αλέξανδρος Ι. Στρατηγός